¿Estás poniendo en riesgo tu salud?, El peligro de confiar en manos inexpertas
Tu salud en juego: ¿A quién le confías tu cuerpo?
Cuando se trata de problemas musculoesqueléticos, especialmente aquellos relacionados con la columna vertebral, es fundamental recibir atención de un especialista en ortopedia y traumatología. Sin embargo, muchas personas, en busca de soluciones rápidas o económicas, acuden a personal sin la capacitación médica adecuada, lo que puede traer consecuencias graves para su salud.
¿Qué riesgos existen?
Optar por tratamientos con personal no calificado puede derivar en:
- Diagnósticos incorrectos: Sin una valoración adecuada, el problema real puede pasar desapercibido, agravando la condición con el tiempo.
- Tratamientos ineficaces o peligrosos: Terapias mal indicadas pueden causar más daño que beneficio, incluso empeorando el dolor o generando nuevas lesiones.
- Retraso en el tratamiento adecuado: Perder tiempo en opciones ineficaces puede llevar a que una condición tratable se convierta en un problema crónico o irreversible.
- Complicaciones serias: En el peor de los casos, manipulaciones indebidas o procedimientos mal realizados pueden causar daños permanentes en nervios, articulaciones o la columna vertebral.
¿Cómo identificar a un especialista capacitado?
Para asegurarte de estar en buenas manos, considera lo siguiente:
- Formación y certificaciones: Un especialista en ortopedia y traumatología debe contar con estudios reconocidos y certificaciones que avalen su preparación. ¿Cónoces a tu Médico?
- Experiencia comprobada: La trayectoria del médico, así como su historial de pacientes tratados con éxito, son indicadores clave de su capacidad. Casos de Éxito
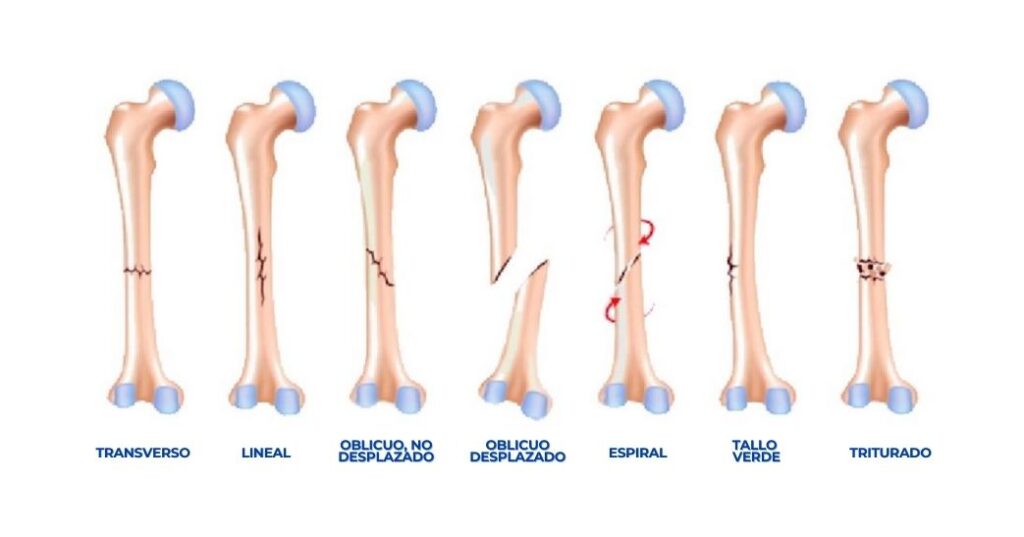
- Valoraciones integrales: Un especialista realizará estudios clínicos y de imagen antes de sugerir cualquier tratamiento.
- Opciones terapéuticas basadas en evidencia: Desde rehabilitación hasta cirugía, un buen médico ofrece tratamientos respaldados por la ciencia, no por tendencias sin fundamento.
La importancia de elegir bien
Tu salud es invaluable. Antes de someterte a cualquier tratamiento, asegúrate de consultar a un médico especializado en ortopedia y traumatología. Un diagnóstico preciso y un tratamiento adecuado pueden marcar la diferencia entre una recuperación exitosa y un problema de por vida.
No pongas tu bienestar en manos inexpertas. Confía en profesionales capacitados y protege tu salud.